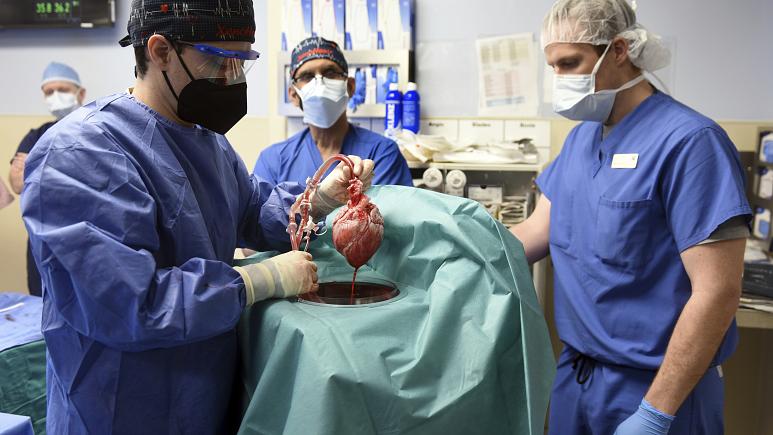
أعلنت كلية الطب بجامعة ميريلاند الإثنين نجاح جراحين أميركيين في زرع قلب، من خنزير معدل وراثيا في مريض بشري، في أول عمليّة من نوعها.
وقالت الكلية في بيان إن الجراحة أجريت الجمعة وأثبتت لأول مرة أن قلب حيوان يمكن أن يعيش في جسم الإنسان، دون رفض فوري.
 وكان المريض ديفيد بينيت (57 عاما) قد اعتُبر غير مؤهّل لعملية زرع قلب بشري. ويخضع المريض المقيم في ميريلاند لعناية طبية مركّزة لتحديد كيفية أداء القلب المزروع.
وكان المريض ديفيد بينيت (57 عاما) قد اعتُبر غير مؤهّل لعملية زرع قلب بشري. ويخضع المريض المقيم في ميريلاند لعناية طبية مركّزة لتحديد كيفية أداء القلب المزروع.
وقال بينيت عشيّة العمليّة: “إمّا أن أموت أو أن أجري عملية الزرع هذه. أريد أن أعيش… إنّها خياري الأخير”. ومنحت إدارة الغذاء والدواء تصريحاً طارئاً لإجراء هذه الجراحة ليلة رأس السنة، كخطوة أخيرة لمريض لم يكن مؤهلاً لعملية الزرع التقليدية.
وقال الجرّاح بارتلي جريفيث الذي أجرى العملية إنّ “هذه عملية جراحية رائدة وتقرّبنا خطوة من حلّ أزمة نقص الأعضاء”. وأضاف قائلا: “نتقدّم بحذر، لكنّنا متفائلون أيضاً بأنّ هذه الجراحة الأولى في العالم ستوفّر خياراً جديداً مهمّاً للمرضى في المستقبل”.
يتم إجراء عملية زراعة القلب في الحالات التي يفقد فيها القلب القدرة على القيام بوظائفه بشكل سليم، حيث ينتج ذلك عن الإصابة ببعض الحالات. مثل: فشل قلبي حاد أو مزمن، ونوبة قلبية إقفارية، واعتلال عضلة القلب، وبعض العيوب الخلقية في القلب.
ويتم الحصول على القلب من شخص متبرع توفي حديثًا، مع ضرورة أن يكون القلب لديه سليم.
ويرتبط إجراء عملية زراعة القلب بالعديد من المخاطر، مثل:
عدوى في الشق الجراحي.
نزيف.
ندوب في مكان الشق.
هبوط شديد في ضغط الدم.
تضرر الأوعية الدموية القلبية الكبيرة.
تضرر في الصمامات أو العضلة أو غشاء القلب.
رفض مناعي للقلب المزروع.
ما قبل إجراء العملية
لذلك يتم إعطاء بعض الأدوية المثبطة للمناعة التي تزيد من تقبّل الجسم للعضو المزروع. كما يتم إجراء بعض الفحوصات. مثل: العد الدموي الشامل، وكيمياء الدم، ووظائف تخثر الدم، ووظائف الكلى والكبد، وفحص البول، وتصوير الصدر بالأشعة السينية.